图源:istockphoto.com
甲宝玉|撰文
甲状腺癌是儿童和青少年(0~19 岁,以下简称 “儿童”)常见的内分泌系统恶性肿瘤。
历史上,儿童甲状腺癌的患病率出现过两次大规模的提升。
第一次是上世纪50年代前后,放射性治疗使用的范围十分广泛;第二次是1986年,位于乌克兰的切尔诺贝利发生核事故,此后的4~5年内,儿童甲状腺癌的患病率飙升。

切尔诺贝利核电厂 图源:progressive.org
关于儿童甲状腺癌,我们还有很多需要了解。
♦ 患病率低,但不容小觑
儿童甲状腺癌相对罕见,占所有儿童恶性肿瘤的4%~6%。据2021年一项对全球49个国家的癌症数据调查,儿童甲状腺癌的年龄标准化每年的发病率为0.4~13.4例/100万人。
与成人甲状腺癌发病率的变化趋势一致,近年来儿童甲状腺癌发病率也呈上升趋势(主要表现在分化型甲状腺癌的增加)。不过,也有学者提出,某些地区儿童甲状腺癌的高发病率,一定程度上是由于普遍筛查造成的隐匿性甲状腺癌被过度检出。
值得注意的是,儿童甲状腺癌发病率一般随年龄增长而增加。而且,和成人甲状腺癌类似,儿童甲状腺癌也 “重女轻男”,女性发病率高于男性。
因其生存率高、预后较好,成人甲状腺癌被称为 “最温柔的癌症”,儿童甲状腺癌也与其类似。2018年,一项对丹麦297例儿童甲状腺癌患者的随访报道,患儿15年总生存率达99%。
甲状腺癌的前身,是甲状腺结节。据2011年一篇回顾性文献中的统计数据,儿童临床可触及甲状腺结节的发生率约为 1-1.5%;在青少年群体中,这一患病率可能达到 13%。
但是,一旦被诊断出有甲状腺结节,儿童的结节恶化风险(3%~70%)远高于成人(5%~15%)!
甲状腺癌可以在任何年龄的儿童身上出现,其分类方法和成人一样,分为乳头状癌(PTC)、滤泡状癌(FTC)、髓样癌(MTC)和未分化癌(ATC)四种,但是发病的概率有所不同。
图源:istockphoto.com
乳头状癌和滤泡状癌属于甲状腺癌中较轻的类型,由此看来,甲状腺癌对孩子也是比较 “仁慈” 的。需要注意的是,髓样癌有遗传风险,对于有甲状腺髓样癌的家庭,可以在备孕时到医院检查一下,判断疾病是否有遗传给孩子的隐患。
儿童正处于生长发育的重要时期,甲状腺癌的诊断和治疗容易对其生理、心理和社会能力的发展产生不良影响。
而且,尽管儿童甲状腺癌的死亡率较低,但复发风险高于成人。儿童甲状腺癌的5年和10年复发率分别为14.5%和34.4%,即使在首诊30~40年后甲状腺癌也可能复发,因此患者可能需要终身监测随访。
因此,甲状腺癌对儿童的潜在影响不容小觑。
♦ “罪魁祸首”
目前,我们尚不清楚儿童甲状腺癌的确切病因,公认的危险因素主要是辐射和遗传因素。
回到最开始我们提到的两个例子:历史上,儿童甲状腺癌的患病率出现过两次大规模升高。
第一次是1959年前后,当时放射治疗被广泛应用到各个领域,包括儿童常见疾病的治疗,如头癣、慢性扁桃体炎等。
但是人们没想到的是,这些经过了头颈部放射治疗的孩子,在10-20年后逐渐被诊断出患了甲状腺癌。放射治疗手段对这些孩子的影响极大,甚至在40年后都有隐藏的风险。
人们发现这个问题后,有关儿童的放射治疗方案就被摒弃掉了。相应地,儿童甲状腺癌发病率也随之降低。
第二次甲状腺癌患病率升高是因为核事故。
1986年,乌克兰切尔诺贝利核电厂发生了爆炸,大量高能辐射物质被释放到大气层中。
4-5年后,问题出现了——第一批辐射导致的甲状腺癌病例出现了,尤其在10岁以下的儿童中多发。也就是说,核电站爆炸时,年龄不到5岁的孩子受到的影响更大。
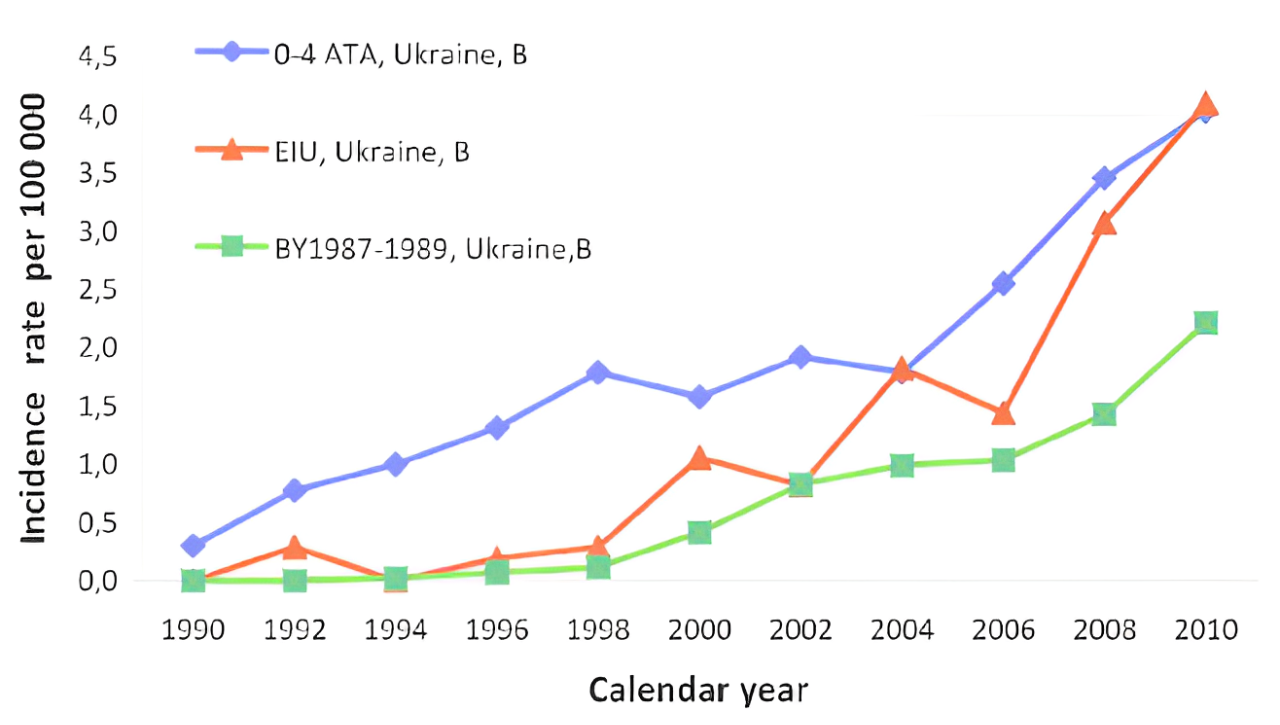
自切尔诺贝利核电厂泄露后,当地儿童的甲状腺癌患病率逐年增加 图源:Epidemiology of thyroid cancer in Ukraine after Chernobyl
这次所有相关病例中,大约有75%是在0~14岁之间被暴露于放射性物质中,还有25%是在14~17岁之间。整体来说,与成人相比,辐射对青少年儿童的影响更大。
这也是为什么在甲状腺的诊断中,往往使用的是B超而不是射线:B超使用的是声波,不会让患者暴露于有害辐射中。
♦ 治与防
多数儿童甲状腺癌无明显临床症状,常因儿童自己或家长发现无痛性颈部肿物就诊,可伴随呼吸困难和(或)甲状腺功能异常,很少出现声嘶和饮水呛咳。
前面我们提到,儿童甲状腺结节的恶变风险远高于成人。因此,儿童一旦发现甲状腺结节,必须进行良恶性鉴别。在诊断方法上,儿童甲状腺结节的良恶性评估基本与成人相同。
在治疗上,儿童甲状腺癌一般也用以下方法:
图源:istockphoto.com
◊ 激素抑制疗法:它可以用于代替正常激素,减缓癌细胞的生长速度。
现阶段,对儿童甲状腺癌的最佳手术方案,需综合考虑疾病因素(包括肿瘤类型、大小和数目、术前和术中确认的淋巴结转移情况等)、术者因素(主要是手术经验)和儿童自身及其家庭因素(如生理和心理发育状态、对疾病本身的担忧程度、对手术并发症的接受程度等),并由医患双方共同决策。
需要注意的是,儿童和青少年时期是生长发育的重要时期,因此需警惕甲状腺切除术后出现甲状腺功能减退和低钙血症的风险。而且,分化型儿童甲状腺癌的复发可发生于距首次诊断长达数十年之后,因此对这类儿童的随访应持续终生。
在预防方面,生活中,要注意避开强辐射;有甲状腺髓样癌遗传史的家庭要时刻关注孩子的甲状腺健康。
另外,儿童在青少年时期不要忽视补碘,具体食补方案可以咨询儿科医生,切勿自己胡乱进补。
总的来说,儿童甲状腺癌领域在术前诊断、手术治疗和术后管理方面还有很多问题需要探索。
路漫漫其修远兮,关注儿童甲状腺健康,研究者和临床医生都任重道远。
1.Fernanda Vaisman, Rossana Corbo, Mario Vaisman, "Thyroid Carcinoma in Children and Adolescents—Systematic Review of the Literature", Journal of Thyroid Research, vol. 2011, Article ID 845362, 7 pages, 2011. https://doi.org/10.4061/2011/845362
2.J. Josefson and D. Zimmerman, “Thyroid nodules and cancers in children,” Pediatric Endocrinology Reviews, vol. 6, no. 1, pp. 14–23, 2008.
3. Vander Poorten V, Hens G, Delaere P. Thyroid cancer in children and adolescents. Curr Opin Otolaryngol Head Neck Surg. 2013 Apr;21(2):135-42. doi: 10.1097/MOO.0b013e32835e15d9. PMID: 23486378.
4. 王龙,付金蓉,邝建.儿童和青少年甲状腺癌临床管理的研究进展[J].重庆医科大学学报,2022,47(11):1268-1272.DOI:10.13406/j.cnki.cyxb.003123.
5. Paulson VA,Rudzinski ER,Hawkins DS. Thyroid cancer in the pe‐diatric population[J]. Genes,2019,10(9):723.
6. Schmidt Jensen J,Grønhøj C,Mirian C,et al. Incidence and survival of thyroid cancer in children,adolescents,and young adults in Denmark:a nationwide study from 1980 to 2014[J]. Thyroid,2018,28(9):1128-1133.
7. Gupta A,Ly S,Castroneves LA,et al. A standardized assessment of thyroid nodules in children confirms higher cancer prevalence than in adults[J]. J Clin Endocrinol Metab,2013,98(8):3238-3245.
8. 倪鑫,王生才,刘雨薇.《儿童甲状腺癌诊疗规范(2021年版)》解读[J].中国实用外科杂志,2022,42(06):625-628.DOI:10.19538/j.cjps.issn1005-2208.2022.06.06.

图源:istockphoto.com
甲宝玉|撰文
甲状腺癌是儿童和青少年(0~19 岁,以下简称 “儿童”)常见的内分泌系统恶性肿瘤。
历史上,儿童甲状腺癌的患病率出现过两次大规模的提升。
第一次是上世纪50年代前后,放射性治疗使用的范围十分广泛;第二次是1986年,位于乌克兰的切尔诺贝利发生核事故,此后的4~5年内,儿童甲状腺癌的患病率飙升。

切尔诺贝利核电厂 图源:progressive.org
关于儿童甲状腺癌,我们还有很多需要了解。
♦ 患病率低,但不容小觑
儿童甲状腺癌相对罕见,占所有儿童恶性肿瘤的4%~6%。据2021年一项对全球49个国家的癌症数据调查,儿童甲状腺癌的年龄标准化每年的发病率为0.4~13.4例/100万人。
与成人甲状腺癌发病率的变化趋势一致,近年来儿童甲状腺癌发病率也呈上升趋势(主要表现在分化型甲状腺癌的增加)。不过,也有学者提出,某些地区儿童甲状腺癌的高发病率,一定程度上是由于普遍筛查造成的隐匿性甲状腺癌被过度检出。
值得注意的是,儿童甲状腺癌发病率一般随年龄增长而增加。而且,和成人甲状腺癌类似,儿童甲状腺癌也 “重女轻男”,女性发病率高于男性。
因其生存率高、预后较好,成人甲状腺癌被称为 “最温柔的癌症”,儿童甲状腺癌也与其类似。2018年,一项对丹麦297例儿童甲状腺癌患者的随访报道,患儿15年总生存率达99%。
甲状腺癌的前身,是甲状腺结节。据2011年一篇回顾性文献中的统计数据,儿童临床可触及甲状腺结节的发生率约为 1-1.5%;在青少年群体中,这一患病率可能达到 13%。
但是,一旦被诊断出有甲状腺结节,儿童的结节恶化风险(3%~70%)远高于成人(5%~15%)!
甲状腺癌可以在任何年龄的儿童身上出现,其分类方法和成人一样,分为乳头状癌(PTC)、滤泡状癌(FTC)、髓样癌(MTC)和未分化癌(ATC)四种,但是发病的概率有所不同。

图源:istockphoto.com
乳头状癌和滤泡状癌属于甲状腺癌中较轻的类型,由此看来,甲状腺癌对孩子也是比较 “仁慈” 的。需要注意的是,髓样癌有遗传风险,对于有甲状腺髓样癌的家庭,可以在备孕时到医院检查一下,判断疾病是否有遗传给孩子的隐患。
儿童正处于生长发育的重要时期,甲状腺癌的诊断和治疗容易对其生理、心理和社会能力的发展产生不良影响。
而且,尽管儿童甲状腺癌的死亡率较低,但复发风险高于成人。儿童甲状腺癌的5年和10年复发率分别为14.5%和34.4%,即使在首诊30~40年后甲状腺癌也可能复发,因此患者可能需要终身监测随访。
因此,甲状腺癌对儿童的潜在影响不容小觑。
♦ “罪魁祸首”
目前,我们尚不清楚儿童甲状腺癌的确切病因,公认的危险因素主要是辐射和遗传因素。
回到最开始我们提到的两个例子:历史上,儿童甲状腺癌的患病率出现过两次大规模升高。
第一次是1959年前后,当时放射治疗被广泛应用到各个领域,包括儿童常见疾病的治疗,如头癣、慢性扁桃体炎等。
但是人们没想到的是,这些经过了头颈部放射治疗的孩子,在10-20年后逐渐被诊断出患了甲状腺癌。放射治疗手段对这些孩子的影响极大,甚至在40年后都有隐藏的风险。
人们发现这个问题后,有关儿童的放射治疗方案就被摒弃掉了。相应地,儿童甲状腺癌发病率也随之降低。
第二次甲状腺癌患病率升高是因为核事故。
1986年,乌克兰切尔诺贝利核电厂发生了爆炸,大量高能辐射物质被释放到大气层中。
4-5年后,问题出现了——第一批辐射导致的甲状腺癌病例出现了,尤其在10岁以下的儿童中多发。也就是说,核电站爆炸时,年龄不到5岁的孩子受到的影响更大。

自切尔诺贝利核电厂泄露后,当地儿童的甲状腺癌患病率逐年增加 图源:Epidemiology of thyroid cancer in Ukraine after Chernobyl
这次所有相关病例中,大约有75%是在0~14岁之间被暴露于放射性物质中,还有25%是在14~17岁之间。整体来说,与成人相比,辐射对青少年儿童的影响更大。
这也是为什么在甲状腺的诊断中,往往使用的是B超而不是射线:B超使用的是声波,不会让患者暴露于有害辐射中。
♦ 治与防
多数儿童甲状腺癌无明显临床症状,常因儿童自己或家长发现无痛性颈部肿物就诊,可伴随呼吸困难和(或)甲状腺功能异常,很少出现声嘶和饮水呛咳。
前面我们提到,儿童甲状腺结节的恶变风险远高于成人。因此,儿童一旦发现甲状腺结节,必须进行良恶性鉴别。在诊断方法上,儿童甲状腺结节的良恶性评估基本与成人相同。
在治疗上,儿童甲状腺癌一般也用以下方法:

图源:istockphoto.com
◊ 激素抑制疗法:它可以用于代替正常激素,减缓癌细胞的生长速度。
现阶段,对儿童甲状腺癌的最佳手术方案,需综合考虑疾病因素(包括肿瘤类型、大小和数目、术前和术中确认的淋巴结转移情况等)、术者因素(主要是手术经验)和儿童自身及其家庭因素(如生理和心理发育状态、对疾病本身的担忧程度、对手术并发症的接受程度等),并由医患双方共同决策。
需要注意的是,儿童和青少年时期是生长发育的重要时期,因此需警惕甲状腺切除术后出现甲状腺功能减退和低钙血症的风险。而且,分化型儿童甲状腺癌的复发可发生于距首次诊断长达数十年之后,因此对这类儿童的随访应持续终生。
在预防方面,生活中,要注意避开强辐射;有甲状腺髓样癌遗传史的家庭要时刻关注孩子的甲状腺健康。
另外,儿童在青少年时期不要忽视补碘,具体食补方案可以咨询儿科医生,切勿自己胡乱进补。
总的来说,儿童甲状腺癌领域在术前诊断、手术治疗和术后管理方面还有很多问题需要探索。
路漫漫其修远兮,关注儿童甲状腺健康,研究者和临床医生都任重道远。
1.Fernanda Vaisman, Rossana Corbo, Mario Vaisman, "Thyroid Carcinoma in Children and Adolescents—Systematic Review of the Literature", Journal of Thyroid Research, vol. 2011, Article ID 845362, 7 pages, 2011. https://doi.org/10.4061/2011/845362
2.J. Josefson and D. Zimmerman, “Thyroid nodules and cancers in children,” Pediatric Endocrinology Reviews, vol. 6, no. 1, pp. 14–23, 2008.
3. Vander Poorten V, Hens G, Delaere P. Thyroid cancer in children and adolescents. Curr Opin Otolaryngol Head Neck Surg. 2013 Apr;21(2):135-42. doi: 10.1097/MOO.0b013e32835e15d9. PMID: 23486378.
4. 王龙,付金蓉,邝建.儿童和青少年甲状腺癌临床管理的研究进展[J].重庆医科大学学报,2022,47(11):1268-1272.DOI:10.13406/j.cnki.cyxb.003123.
5. Paulson VA,Rudzinski ER,Hawkins DS. Thyroid cancer in the pe‐diatric population[J]. Genes,2019,10(9):723.
6. Schmidt Jensen J,Grønhøj C,Mirian C,et al. Incidence and survival of thyroid cancer in children,adolescents,and young adults in Denmark:a nationwide study from 1980 to 2014[J]. Thyroid,2018,28(9):1128-1133.
7. Gupta A,Ly S,Castroneves LA,et al. A standardized assessment of thyroid nodules in children confirms higher cancer prevalence than in adults[J]. J Clin Endocrinol Metab,2013,98(8):3238-3245.
8. 倪鑫,王生才,刘雨薇.《儿童甲状腺癌诊疗规范(2021年版)》解读[J].中国实用外科杂志,2022,42(06):625-628.DOI:10.19538/j.cjps.issn1005-2208.2022.06.06.